Unklare Unterleibsschmerzen: Nicht immer sind Bakterien schuld
Die interstitielle Zystitis als nicht-infektiöse Blasenentzündung
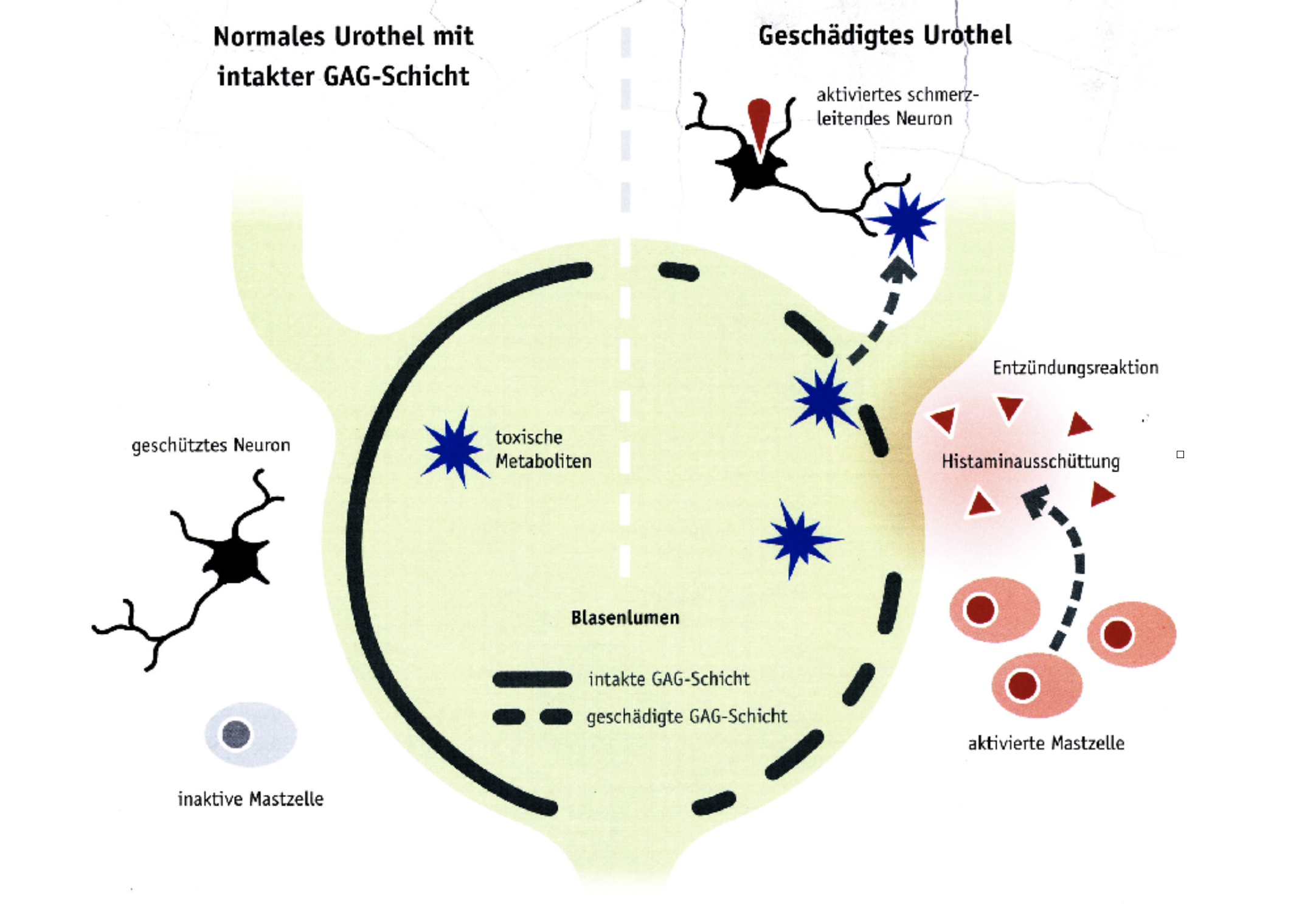
Leiden Sie manchmal unter Schmerzen oberhalb der Blase, im Becken oder im Unterleib? Verspüren Sie häufig und extremen Harndrang und sind Sie manchmal inkontinent? Dann könnte eine interstitielle Zystities (IC), eine nicht-infektiöse Blasenentzündung vorliegen.
Wer ist betroffen?
Von IC sind mehr Frauen als Männer betroffen (Verhältnis 9:1). Typisch für das Alter bei Diagnosestellung ist um die 40 Jahre, im Prinzip können aber Patienten in jedem Alter erkranken. Typisch für diese Erkrankung ist: Es dauert meist lange, bis die Diagnose gestellt wird, weil die Beschwerden sich mit anderen Erkrankungen der Blase, des Unterleibs oder der Knochen, Sehnen und Faszien im Becken überlappen können.
Die Interstitielle Zystitis muss deshalb von Prostata-Erkrankungen, anderen Blasenerkrankungen, Krankheiten des weiblichen Unterleibs und orthopädischen Krankheitsbildern abgegrenzt werden. Hierzu gehören Prostataentzündungen mit oder ohne Bakterien, eine Prostatavergrößerung, die Endometriose, Myome der Gebärmutter, Senkungszustände, Eileiterentzündungen, Beckenschiefstände, Gelenk- und Knochenfugen-Probleme. Es bestehen häufig auch harntraktferne Erkrankungen wie Fibromyalgie und andere.
Es kann etwas getan werden!
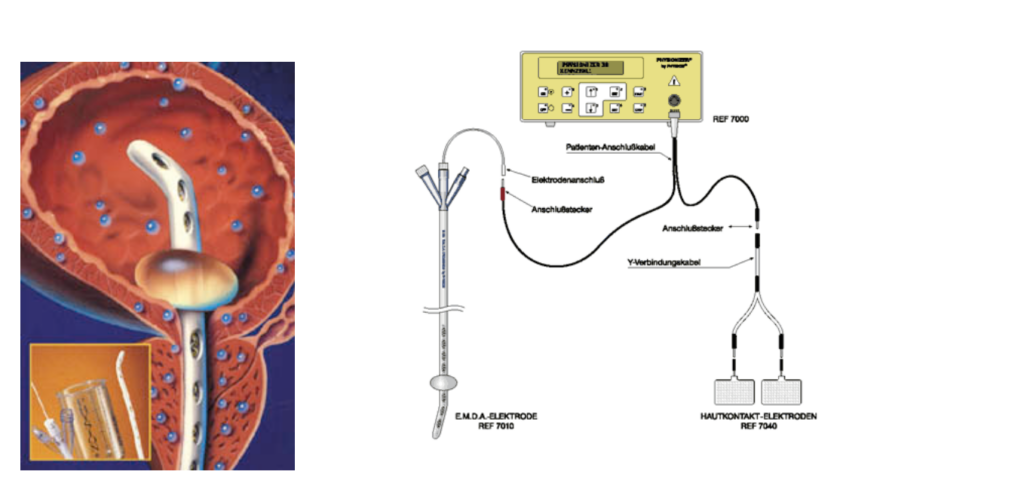
Die Interstitielle Zystitis bedarf eines interdisziplinären Ansatzes in Diagnostik und Therapie: Die IC-Zentren
Zwar ist diese Krankheit nicht heilbar, aber es gibt unterschiedliche Therapiemöglichkeiten und in der Regel lässt sich die Krankheit durch die Kombination verschiedener Medikamente zumeist gut einstellen. Zögern Sie deshalb nicht und suchen Sie einen spezialisierten Arzt/eine spezialisierte
Ärztin auf. Es ist eine insgesamt seltene Erkrankung, so dass Ärzten, die sich nicht auf das Krankheitsbild spezialisiert haben und vielleicht nur einen Patienten im Jahr sehen, sich häufig mit der Beurteilung schwertun. Es ist richtig, die betroffenen Patienten dann mit dem Verdacht auf Interstitielle Zystitis an ein IC-Zentrum zu überweisen. In den IC-Zentren wird ein interdisziplinärer Ansatz verfolgt und gerade diese kurzen Wege zu spezialisierten Kollegen anderer Fachrichtungen sind hilfreich.
Die IC-Zentren finden Sie hier
Um die Gespräche mit Ihrem Arzt gezielt führen zu können, finden Sie nachfolgend eine Zusammenstellung der wichtigsten Informationen zur Interstitiellen Zystitis.